Сколько стоит заморозить яйцеклетки? Как их потом используют? Репродуктолог отвечает на вопросы о криоконсервации
В 2022 году, по результатам опроса ВЦИОМа, 48% российских женщин не планировали рожать детей в ближайшее время. В качестве причин такого решения они называли недостаточную материальную обеспеченность, отсутствие стабильности в жизни. Длительное откладывание беременности сопряжено с рисками. С возрастом возможность зачать ребенка снижается — это связано с уменьшением количества и ухудшением качества женских половых клеток. В России существует программа заморозки яйцеклеток, позволяющая отложить беременность и родить ребенка через несколько лет. «Такие дела» попросили врача-репродуктолога центра репродуктивного здоровья «СМ-Клиника» Марию Брагину ответить на основные вопросы о процедуре.
Мария Брагина
Врач-репродуктолог
Зачем нужна заморозка яйцеклеток?
У всех женщин с рождения есть фиксированное количество яйцеклеток (в медицинской терминологии — ооцитов), которые может выработать организм. Это называется «овариальный резерв». В течение всей жизни этот резерв снижается: яйцеклетки тратятся. Остановить их растрату невозможно — не поможет ни здоровый образ жизни, ни оральные контрацептивы.
Когда резерв ооцитов исчерпывается, наступает менопауза — конец периода в жизни женщины, когда она может зачать ребенка. Но начинается снижение овариального резерва обычно в 35—37 лет. Женщинам, которые хотят отложить беременность, рекомендуют замораживать яйцеклетки до наступления этого возраста.
Статистически чем младше женщина, тем качественнее (то есть эффективнее для зачатия ребенка) ее яйцеклетки. Даже если у девушки в 25 лет снижен овариальный резерв, у нее все равно больше шансов забеременеть, чем у женщины 45 лет с нормальным количеством яйцеклеток. На падение их качества с возрастом тоже никак нельзя повлиять.
Овариальный резерв может снизиться и до того, как женщина достигнет 38-летнего возраста. Есть много факторов, которые на это влияют, например:
- операции на яичниках. В частности, хирургическое удаление кисты — как правило, вместе с ней убирают часть здоровой ткани, где содержатся фолликулы, производящие яйцеклетки;
- токсические воздействия: работа на вредном производстве, агрессивное лекарственное воздействие (например, химиотерапия при онкологических заболеваниях);
- наследственная предрасположенность: если у мамы рано началась менопауза, скорее всего, так будет и у ее дочерей.
Чтобы проверить состояние овариального резерва, женщинам делают УЗИ органов малого таза. Врач-репродуктолог или специалист ультразвуковой диагностики считает фолликулы в яичниках — те места, где располагаются яйцеклетки. Нормальное количество фолликулов — больше десяти суммарно. Второй вид диагностики — анализ крови на АМГ (антимюллеров гормон). Его результат тоже будет связан с овариальным резервом, грамотно прокомментировать результат сможет врач-репродуктолог.
К криоконсервации прибегают по нескольким причинам:
- женщина в возрасте 30—35 лет не планирует беременеть в течение ближайших нескольких лет;
- у женщины обнаруживают заболевание, требующее оперативного вмешательства;
- снижение овариального резерва в молодом возрасте.
Есть ли противопоказания?
Строгих ограничений по возрасту для процедуры не существует — женщина может замораживать яйцеклетки и в 20 (например, если у нее начал снижаться овариальный резерв), и после 35 лет. Но врачи рекомендуют проводить криоконсервацию до 36—38 лет. После этого овариальный резерв, как правило, снижается, а ооциты теряют в качестве: шансы, что процедура приведет к беременности, уменьшаются. Поэтому женщину 40—42 лет должны предварительно проинформировать, что заморозка яйцеклеток может оказаться неэффективной: врачи не знают точно, разморозятся ли они в будущем, как они оплодотворятся и вырастут ли из этих ооцитов эмбрионы.
В этом случае есть альтернативный вариант — сразу после получения яйцеклеток оплодотворить их донорскими сперматозоидами, а затем заморозить и хранить уже готовый эмбрион. Это более перспективно с точки зрения будущего использования, потому что эмбрионы меньше страдают при разморозке, чем ооциты. И в будущем с большей долей вероятности можно добиться беременности. Но не все женщины на это соглашаются: после разморозки эмбриона они уже не смогут оплодотворить яйцеклетки биоматериалом конкретного партнера.
Ограничения для криоконсервации ооцитов регламентируются Министерством здравоохранения России. Среди них:
- онкологические заболевания: гормональная стимуляция может усугубить их развитие;
- декомпенсированные общие заболевания (сахарный диабет, сердечная или почечная недостаточность): гормональная терапия может повлиять на состояние почек, артериальное давление, уровень сахара в крови;
- наличие инфекций, передающихся половым путем.
Перед процедурой все женщины проходят обследования, перечень которых закреплен Минздравом.
Если заморозить яйцеклетки хочет женщина с онкозаболеванием, то, чтобы не потерять возможность иметь детей после операции или химиотерапии, процедуру проводят только с допуска онколога. В таком случае гормональную стимуляцию не используют — врачи забирают яйцеклетки, выработанные во время естественного цикла. Как правило, после забора ооцитов пациентка сразу направляется на лечение.
Если женщина недавно вошла в ремиссию и хочет заморозить яйцеклетки, формально это считается противопоказанием. Для проведения процедуры ее должны полностью обследовать и выдать разрешение на врачебном консилиуме онкологов.
Такие инфекции, как вирусный гепатит или ВИЧ, а также компенсированные общие заболевания не считаются противопоказаниями для криоконсервации яйцеклеток.
Как проходит процедура?
Первый этап — стимуляция суперовуляции
Стимуляцию проводят гормональными препаратами — она нужна, чтобы спровоцировать рост большого количества фолликулов, в которых созревают яйцеклетки. Обычно за один менструальный цикл женский организм производит только один ооцит к моменту овуляции, остальные фолликулы не вырастают, ооциты в них остаются незрелыми.
Препараты провоцируют развитие всех фолликулов, которые есть в яичниках женщины. Поэтому, если процедура была проведена правильно, организм вырабатывает значительно больше яйцеклеток: не одну, а 10 или 15.
Этот этап стартует в начале менструации, на второй или третий день цикла. Женщине делают УЗИ, чтобы убедиться, что в яичниках нет образований, которые могут помешать процессу стимуляции. Если все в порядке, пациентке назначают инъекционные гормональные препараты.
По срокам стимуляция длится от 8 до 13 суток. Раз в несколько дней женщина приходит на УЗИ — врачи смотрят, как растут фолликулы, и корректируют дозы препаратов. Необходимо, чтобы все фолликулы выросли до того размера, который бывает перед овуляцией.
Во время этого этапа клинику не нужно посещать каждый день, поэтому пациентки, как правило, живут обычной жизнью: ходят на работу, занимаются привычными вещами. Только за несколько дней перед забором яйцеклеток врачи рекомендуют воздержаться от секса и интенсивных физических нагрузок.
Как правило, гормональная терапия никак не влияет на вес женщины — он может увеличиться в пределах одного-двух килограммов из-за задержки жидкости в организме. Ближе к концу стимуляции могут появляться тянущие ощущения внизу живота, как перед менструацией. При этом большинство пациенток чувствует себя хорошо.
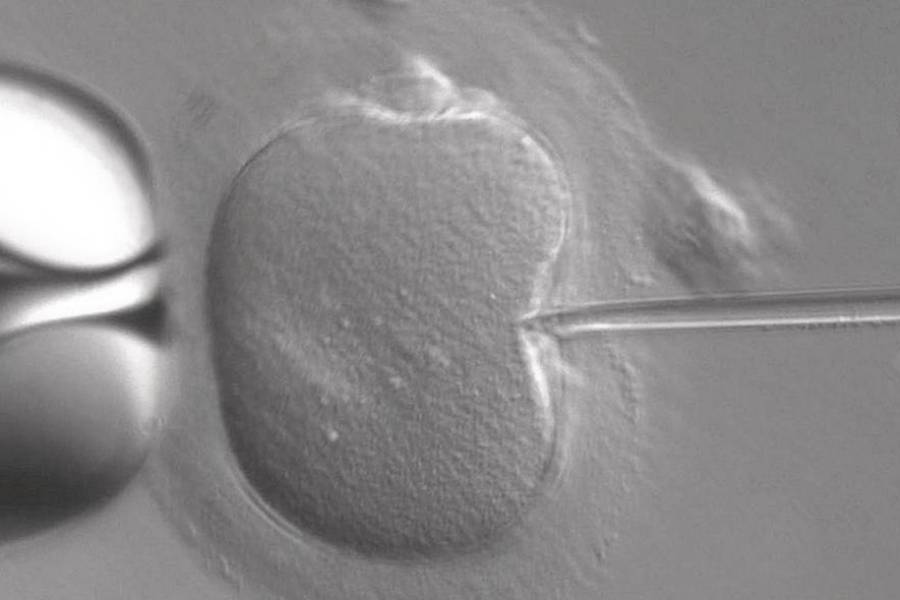
Второй этап — пункция
На этом этапе происходит забор жидкости из фолликулов. Процедура длится пять — десять минут и проходит безболезненно. После пункции пациентка час-полтора находится в палате под наблюдением медсестер, проходит контрольное УЗИ и уходит домой. В течение одного-двух дней она может испытывать умеренные тянущие боли внизу живота.
Третий этап — заморозка
Специалисты-эмбриологи осматривают биоматериал под микроскопом и оценивают яйцеклетки по степени зрелости. Если на стимуляции были правильно подобраны препараты и пункция прошла корректно, то примерно 80—100% полученных ооцитов будут зрелыми, то есть пригодными к заморозке.
Отобранные ооциты проходят мгновенную криоконсервацию, которая не травмирует биоматериалы.
Минимальное количество яйцеклеток, которое рекомендуется замораживать и хранить, — десять. Если у женщины уже был снижен овариальный резерв и после стимуляции удалось получить меньше ооцитов, у каждого из них все равно есть возможность оплодотворения. Но статистически шансов для этого становится гораздо меньше: не все яйцеклетки могут успешно разморозиться (около трех из десяти яйцеклеток теряется), не каждый эмбрион будет жизнеспособным.
Генетическую предрасположенность или пол ребенка нельзя определить по яйцеклетке — только по эмбриону (после оплодотворения сперматозоидом).
Есть ли риски?
Существует предрассудок, что стимуляция яичников может вызвать рак. Это не подтверждено. Исследования показывают, что после стимуляции вероятность развития онкологических заболеваний среднестатистическая.
Но процедура может влиять на развитие доброкачественных новообразований в молочных железах, яичниках, матке, щитовидной железе и печени. Стимуляция влияет на развитие заболеваний, которые уже были у женщины. Например, при обследовании у пациентки обнаруживают фиброаденому (новообразование в груди), маммолог фиксирует, растет ли она, до и после стимуляции. Если начинается рост новообразования, его удаляют.
После пункции у 1% женщин может возникнуть редкий синдром гиперстимуляции яичников, когда в организме вырабатывается слишком много ооцитов. Его симптомы — вздутие и боли в животе, тошнота, рвота, понос, одышка. Врачи стремятся спрогнозировать это явление заранее: если у женщины много фолликулов и высокий уровень гормона, который отвечает за количество яйцеклеток, ей подбирается адекватная доза стимулирующего препарата, чтобы не все фолликулы выработали яйцеклетки. Тогда можно получить необходимое для заморозки количество ооцитов без ущерба для здоровья и самочувствия пациентки.
Можно ли повторять процедуру?
Если после стимуляции в организме женщины выработалось меньше десяти яйцеклеток, все три этапа можно повторять спустя два-три менструальных цикла. В российском законодательстве нет ограничений на проведение криоконсервации для пациенток, как и на количество стимуляций яичников.
Сколько хранятся замороженные яйцеклетки?
Криотопы с яйцеклетками хранятся в клинике в контейнерах с жидким азотом при температуре минус 196 градусов Цельсия. Уровень азота и давление поддерживаются с помощью электричества, в хороших клиниках есть несколько источников питания, чтобы избежать рисков при его отключении. Ограничений по срокам хранения яйцеклеток в России нет.
Можно ли их перевозить?
Замороженные биоматериалы можно транспортировать — в другую клинику, другой город или другую страну. Есть специальные транспортные службы, которые перевозят яйцеклетки по всему миру, создавая для них особые температурные условия.
Что происходит после разморозки яйцеклеток?
Яйцеклетки можно размораживать частями, например пять из 20. После разморозки ооциты оплодотворяют спермой партнера или донора. Лучше всего, чтобы донор был из другого региона — это снизит вероятность рождения нескольких детей с родственными связями, которые не будут об этом знать (теоретически это несет риск инцеста).
После искусственного оплодотворения эмбрион переносят в тело матери, она вынашивает ребенка — все это входит в программу ЭКО. Согласно исследованиям, после этого вероятность наступления беременности у женщины до 30 лет составляет 73%, старше 35 лет — 54%.
Оставшиеся замороженные яйцеклетки можно использовать спустя какое-то время после первой разморозки, например, для рождения второго или третьего ребенка. Оплодотворить ооцит можно будет в том числе спермой уже другого партнера.
Кроме того, есть возможность оплодотворить часть яйцеклеток женщины перед криоконсервацией — заморозить и ооциты, и эмбрионы. Все это можно сделать за одну процедуру стимуляции и пункции, если у пациентки хороший овариальный резерв, или по очереди в несколько этапов (с перерывом в несколько месяцев).
Перенести эмбрион в тело суррогатной матери можно только по медицинским показаниям: в российском законодательстве действуют строгие ограничения. Женщина не может воспользоваться суррогатным материнством из-за того, что она не хочет рожать сама. Эта процедура разрешена, только если женщина не может выносить ребенка или беременность угрожает ее здоровью.
Сколько стоит процедура?
В большинстве московских клиник цена на гормональную терапию, наркоз, пункцию, пребывание в стационаре, заморозку яйцеклеток и первый год хранения — примерно 200 тысяч рублей. Около 40% от этой суммы приходится на дорогостоящие препараты. В последующем каждый год хранения любого количества биоматериала стоит примерно 12 тысяч рублей.
В других регионах цены на процедуру, как правило, ниже. Но если женщина планирует сэкономить на заморозке, поехав в другой город, она должна рассчитывать, что для разморозки и процедуры ЭКО ей придется туда возвращаться на какой-то срок (осмотры могут длиться несколько месяцев), снимать жилье. Замороженные яйцеклетки можно доставить и в ее город, но нужно учитывать цены на услуги транспортной компании.
Можно ли заработать на заморозке яйцеклеток?
В некоторых клиниках работает программа, по которой женщина может сдать донорские клетки на продажу. Теоретически это помогло бы сэкономить на заморозке собственных ооцитов. Но у банков яйцеклеток много требований к донорам, в частности, женщина:
- должна быть старше 18 и моложе 35 лет;
- должна быть абсолютно здоровой;
- должна иметь высокий овариальный резерв;
- не может курить и употреблять алкоголь;
- должна иметь собственных здоровых детей;
- должна пройти обследование у психиатра и нарколога.
Как правило, доноры и участницы программы заморозки яйцеклеток — разные женщины.
Как выбрать клинику?
- У клиники должна быть лицензия на забор, криоконсервацию и хранение репродуктивных клеток.
- У клиники должна быть хорошая репутация — ее можно проверить по отзывам.
- Там должны работать высококвалифицированные репродуктологи и эмбриологи с большим практическим опытом и успешными кейсами программы ЭКО.
- Там должно стоять оборудование, позволяющее обеспечить бесперебойное питание для хранения ооцитов.
Всем этим критериям соответствует, например, центр репродуктивного здоровья «СМ-Клиника», специалисты которого оказывают услугу криоконсервации. В центре есть современная эмбриологическая лаборатория и криобанк. Группа компаний «СМ-Клиника» существует более 20 лет.
Не менее важно найти грамотного репродуктолога: большую часть времени рядом с пациенткой будет именно он. Врач-репродуктолог руководит обследованием, консультирует, проводит УЗИ, стимуляцию и пункцию. Важно, чтобы специалист вызывал у женщины доверие, чтобы ей было комфортно с ним общаться. Качество работы специалистов ЦРМ «СМ-Клиника» можно оценить по отзывам клиентов.
Имеются противопоказания. Необходима консультация специалиста.
Реклама. ООО «ДЕТЗДРАВ», www.sm-eko.ru
Каждый день мы пишем о самых важных проблемах в нашей стране и предлагаем способы их решения. За девять лет мы собрали 300 миллионов рублей в пользу проверенных благотворительных организаций.
«Такие дела» существуют благодаря пожертвованиям: с их помощью мы оплачиваем работу авторов, фотографов и редакторов, ездим в командировки и проводим исследования. Мы просим вас оформить пожертвование в поддержку проекта. Любая помощь, особенно если она регулярная, помогает нам работать.
Оформив регулярное пожертвование на сумму от 500 рублей, вы сможете присоединиться к «Таким друзьям» — сообществу близких по духу людей. Здесь вас ждут мастер-классы и воркшопы, общение с редакцией, обсуждение текстов и встречи с их героями.
Станьте частью перемен — оформите ежемесячное пожертвование. Спасибо, что вы с нами!
Помочь нам



